-
当院にて一部撮影を行いました映画「自宅でありがとう。さようなら」が公開!
令和4年12月21日(水)午後診療の後当院にて、劇場用映画「自宅でありがとう。さようなら」の一部の撮影を行いました。
父親の介護とご自宅でのお看取りをテーマとした映画ですが、笑いも涙もある大変素晴らしい作品に仕上がったと思います。
映画「自宅でありがとう。さようなら」(文化庁奨励)は、2023年10月27日(金)〜 池袋シネマ・ロサ
にて公開されるようです。
↑
映画のホームページはこちら

主演の津田寛治さんです。ドラマ、映画などに多数出演されている大好きな俳優さんです。
撮影時のみマスクを外しています。







当院での撮影にて、めでたくクランクアップ!となりました。

2023.10.23
-
目指せ健康長寿! 〜メタボとロコモを克服せよ〜(シリーズ糖尿病66)2023年9月22日(金)行徳新聞
健康長寿とはただ長生きするのではなく、高齢になることで併存しやすくなるサルコペニア(足腰の筋肉が減る)、フレイル(高齢で心身が老い衰える状態)、認知症等を回避し、生活の質(QOL)を保ったまま長寿を全うすることを指します。
メタボ(メタボリック・シンドローム)があると糖尿病、脂質異常症、高血圧を起こしやすく、それらの結果血液の流れが悪くなり血管が詰まりやすくなります。この大元にもあるのが内臓脂肪の蓄積(肥満)と言われています。
また、ロコモ(ロコモティブ・シンドローム)とは運動器が障害を起こし移動機能の低下をきたす状態で、要介護になりやすくなります。加齢による筋力低下、骨粗鬆症による骨折、膝痛(変形性膝関節症)、腰痛(椎間板ヘルニア、脊柱管狭窄症)等が原因となりますが、肥満も増悪因子です。
どちらもカギとなるのは肥満であり、まず肥満の解消が大事です。食事療法と運動療法が大事ですが、特に運動器は廃用症候群と言って使わない状況が続いてしまうと一気に衰えて筋肉も減ってしまいます。日頃から身体を動かすように心がけ(運動習慣)、食事にも気をつける(カルシウムと筋肉を作る蛋白質を十分摂る)ことが大事です。足腰の筋力を保つことで、骨粗鬆症の予防、腰や膝の痛みの予防、改善にも役立ちます。
ヒトは肥満とトレーニング不足により、重力に負けながら血管とともに老いてしまうのです。

2023.09.26
-
【食事】 暑い夏を乗り切るための食事! 猛暑続きの毎日でついのど越しの良い冷たい飲料やそうめんなどの炭水化物中心の食事になってしまっていませんか?
【食事】暑い夏を乗り切るための食事!猛暑続きの毎日でついのど越しの良い冷たい飲料やそうめんなどの炭水化物中心の食事になってしまっていませんか?参照:DMアンサンブル2020 Vol.9 No.1 p12~!6 執筆:渡邊啓子によりますと、以下のようにあります。食欲が低下し暑くて買い物も食事作りも大変、食生活が偏りがち。特に次の4つに注意して食生活を整えるとよい・水分の過剰摂取食事を十分にとらずに熱中症予防のため水分ばかりとっていると、消化能力も低下しさらに食欲不振をまねく・炭水化物に偏った食事それらの代謝に必要なビタミンB群※が不足し、疲労をまねく暑さや疲労もストレス、ストレスがかかるとビタミンCが消費されるのでビタミンCも不足がち・たんぱく質不足肉や魚、卵、大豆製品などたんぱく質を多く含む食品を毎食とらないと不足する。またこれらの食品は鉄分も含んでいる。(汗を多量にかくと塩分以外に鉄分も失われる)鉄分不足は全身への酸素の運搬や老廃物の回収が滞って疲れやすくなる。・食事を抜く食欲低下で食事をぬいたり、おやつが食事代わりになっていたりすると、1日に必要な栄養素が補給できず、疲労回復が遅れたり、できない。そこで、「一汁三菜」・・・・ごはんに汁物 おかず3種とそろえると理想的。麺類を茹でるときに一緒に卵を茹でたり、残りの茹で汁で薄切り豚肉やささみを茹で、千切りキュウリ、貝割れ、豆苗、トマト、キムチなどトッピング。豚しゃぶサラダ、豆腐サラダなど工夫次第・・・また、夏バテ予防といえばウナギ、ビタミンB1,B2,B6、Aが豊富とのこと。このほかにも、短時間で簡単にできる例) 冷凍野菜を利用してゆで卵とあえたり、チーズをのせてもう一皿例) 魚介類のカルパッチョ、チーズとトマトでカプレーゼ等々追加豚しゃぶを茹でた湯はアクをとってキノコや海藻を加えてスープに利用してもう1品などアイデア次第ですね。※ビタミンB群とは、ビタミンB1・B2・B6・B12 、ナイアシン、パントテン酸、葉酸、ビオチンの8種類を指す写真はビタミンB1、B2が多く含まれるもの。意外と赤身豚肉や魚、大豆製品に多いですね!しっかり食べて夏を乗り切りましょう!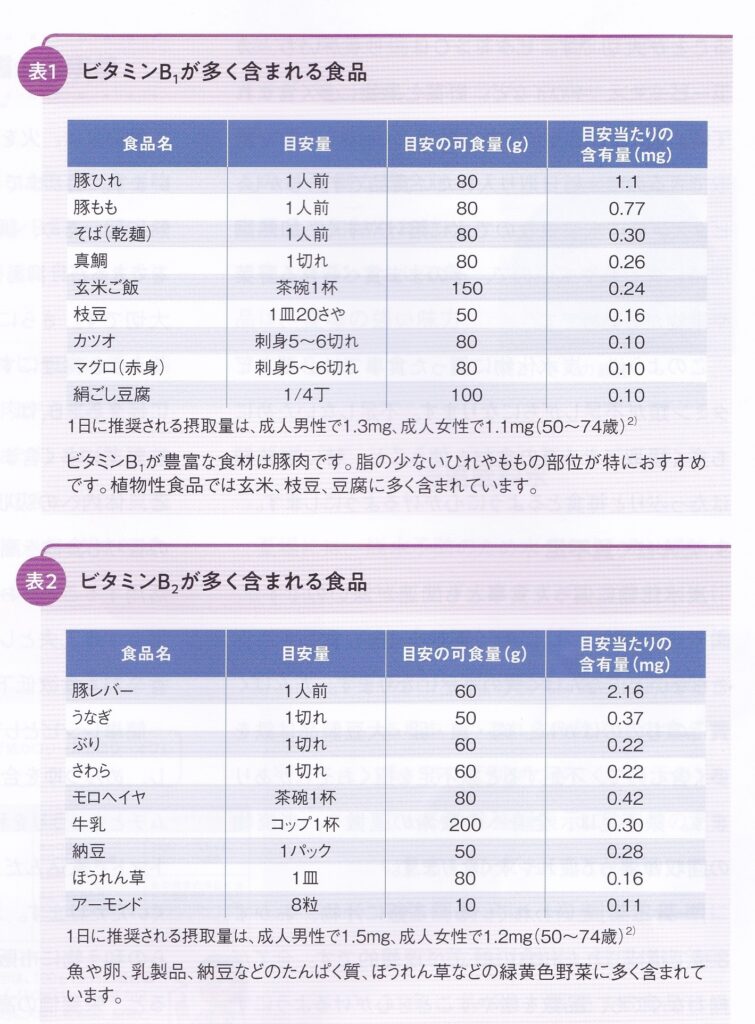
2023.08.09
-
自己血糖測定について 〜1日24時間全ての血糖値が分かるリブレ〜 (シリーズ糖尿病65)2023年7月28日(金)行徳新聞
血糖測定器を使えばいつでも自分で血糖値を測ることが出来ます。
指先に針を刺し血液を少量出して、専用の電極に着けることで測ります。
この器械は自由に購入することも出来ますが、糖尿病でインスリンなど注射治療中の方は保険適応となります。
1回の測定には1個の電極(チップ)が必要で一個ずつにそれなりの費用がかかり、また測定ごとに血を出す必要があります。
近年登場した(フリースタイル)リブレは、細い針の付いたセンサーを皮膚に留置し、時々スマホや専用のリーダーをかざして血糖値を読み取ります。
センサーを留置している間(2週間)は、いちいち血液を出さなくても何度でも血糖を知ることが出来、一度に8時間分の血糖値を一気に読み取るので血糖の変化(動き)を点ではなく線で捉えることが出来ます。
このセンサーは、非常に細いプラスチック製の針状のものが皮下に留置された状態でテープで固定されていますので、このままシャワーを浴びたり、30分以内であれば入浴、水泳をすることも可能です。
厳密には、リブレは血糖ではなく血管から外に流れ出た間質液中のグルコース濃度を測っていますので、急激な血糖変化がある場合には値の変化が少し遅れることに注意が必要です。
とは言え、リブレを使うことで1日24時間の血糖値が全てわかるので、毎日のインスリン注射に依存せざるをえない1型糖尿病の方には大変有益でしょう。
一般の方もネット等で購入することが出来ますが、インスリン注射で治療中の2型糖尿病の方は保険適応になります。

2023.07.25
-
糖尿病と認知症 〜中年期は太り過ぎ、高齢期は痩せすぎに注意!〜(シリーズ糖尿病64)2023年5月26日(金)行徳新聞
我が国の認知症の人の数は現在約600万人とされ、2025年には高齢者の約5人に1人が認知症になると推定されます。
認知症の症状は記憶の障害(物忘れ)だけでなく、見当識障害、実行機能や判断力の障害なども伴い、徐々に進行します。
進行してしまうと残念ながら治りませんが、もし初期の段階(軽度認知障害=MCI)で見つけることができれば、治療薬等により進行を遅らせられる可能性があります。
短期の記憶力が衰えて物忘れが目立つようになるなど怪しいなと思ったら疑うことが大事です。
認知症は糖尿病の合併症ではありませんが、糖尿病の人は約1.5倍認知症になりやすいとされます。
未治療の糖尿病(高血糖)や重症の低血糖、血糖変動が大きいこと等は認知症のリスクです。
また動脈硬化をひき起こす高血圧、脂質異常症、喫煙も認知症のリスクです。
お酒は飲めば飲むほど脳は萎縮します(飲酒量と脳の萎縮率が比例する)ので不適切な飲酒は避けましょう。
中年期の肥満は認知症発症の危険因子ですが、高齢期の肥満は危険因子にならないようです。
逆に高齢期は低栄養や体重減少が危険因子だそうです。
中年の糖尿病の人は肥満を解消し管理を改善すること、逆に高齢の人は低栄養にならないよう栄養バランスに気を付け、積極的に運動を行い地域行事など社会参加し、余暇を楽しみ知的・芸術活動なども行う事などが認知症予防につながると思われます。

2023.07.25
-
首里城正殿は建設中でした。3年後の夏には完成予定とのこと!










2023.05.18
-
やせるホルモン「GLP-1」について (シリーズ糖尿病63)2023年3月24日(金)行徳新聞
私たちは食事を摂ると、小腸からGLP−1とGIPという消化管ホルモン(インクレチン)が出ることが知られています。
特にGLP−1は、血糖が上がった時にインスリンを出させるだけでなくグルカゴン(という血糖を上げるホルモン)の分泌も抑える作用があります。また、胃から食べ物が排出される時間を遅くして血糖上昇を緩やかにし、脳に働きかけて食欲を抑える作用もあり、GLP−1分泌が多い人は痩せやすく少ない人は太りやすいとも言われています。
インクレチンは食事をすると小腸から分泌されますが、DPP−4という酵素により非常に速く代謝されてしまい効果が長続きしません。
そこで、この酵素を阻害し効果を長引かせる薬(DPP−4阻害薬)が開発されました。DPP−4阻害薬は現在大変広く使われており血糖コントロールを改善しますが、痩せる効果まではありませんでした。
さらに、この酵素で分解されにくくGLP−1と同じ作用があるGLP−1受容体作動薬(GLP−1アナログ)が開発されました。これは注射薬でしたが、DPP−4阻害薬よりさらに強い血糖改善効果があり、その後週1回だけでよい注射薬も開発されました。
特に、近年出たセマグルチド(オゼンピックR)には明らかな減量効果、食欲抑制効果まで認められるようになりました。この薬(セマグルチド)は同時に内服薬(リベルサスR)も開発されたのですが、毎朝空腹時に30分間、この薬だけをのまないとうまく吸収されないので、使える方は多少限定されてしまいます。
今後は、さらに強い血糖改善と減量効果がある週1回の注射薬(マンジャロR皮下注アテオス)の発売予定もあり、肥満がある2型糖尿病患者さんへのさらなる治療効果が期待されます。

2023.04.22
-
あえて糖質だけに着目してみる 〜カーボカウント(基礎、応用)〜(シリーズ糖尿病62)2023年1月27日(金)行徳新聞
食事にはタンパク質、脂質、炭水化物が含まれています。炭水化物(=糖質+食物繊維)は大部分が糖質ですので、ここでは炭水化物=糖質として扱います。エネルギー(カロリー)が同じであっても、糖質、タンパク質、脂質では食後の血糖値の上がり方は大きく違い、糖質が最も早く高く上がります。そこで、食事に含まれる糖質の量(グラム)だけに着目し、血糖コントロールに役立てる方法を「カーボカウント(=糖質カウント)」と言います。
まず食事中に含まれる糖質量をきちんと把握でき適切に摂ることができれば、食後の血糖値がより安定しますし、薬との関係で低血糖を起こすことも減らせます。また外食や中食(なかしょく=出来合いの物を買って来て家で食べること)の際にも役立ちます(基礎カーボカウント)。
さらに、1型糖尿病や強化インスリン療法を行なっている患者さんでは、食品中の糖質量と速効型インスリン投与量をマッチさせる方法を学び、糖質量に応じてインスリン量を調整できるようにトレーニングします(応用カーボカウント)。これにより食事の自由度、満足度を高めることが出来、血糖コントロールをよりスムーズにします。
まず前提として、「糖尿病の食品交換表」に基づいた栄養指導を受けることにより、食事の中に含まれるエネルギー量と栄養バランスをきちんと理解することが必要になります。簡単ではないかもしれませんが、やる価値はあると思います。

2023.04.22
-
完璧を目指さない 〜80%でOK〜(シリーズ糖尿病61)2022年11月25日(金)行徳新聞
2型糖尿病をはじめ脂質異常症、高血圧、メタボリックシンドロームなどは生活習慣病とも言われ、生活習慣の改善がまず必要となります。
ただし、一時的に改善するだけでは駄目で、長きに亘り維持しなければなりません。
途中で止めてしまえば再び悪化し、そのまま長時間が経てば合併症が一気に進んでしまう可能性があります。
日常生活においてご自分でできること(自己管理)とは、食事療法、運動療法のほか、お薬の内服や注射をきちんと守ること、また、ご自分でできる日々の血圧測定、体重測定、(注射の方は)日々の自己血糖測定などがあります。
これらを頑張ってしっかりやっていただく事は大事ですが、頑張りすぎてしまうと、かえってストレスとなり重荷になることもあります。
あまり完璧を目指すと長続きしません。
長い人生ですのでゆったり構えてほどほどにやっていきましょう。
80%できれば良いのです。
そこそこの管理ができていて、それが維持できていれば合併症もそんなに進行することはないはず。
一番良くないのは、完璧を目指すあまりどこかで挫折してしまい全てをやめてしまうこと。
通院さえ止めなければ、いきなり網膜症で失明寸前の状態とか、腎症で透析が必要な状態とか、壊疽で足切断が必要な状態とかになる事態は防げるのではないかと思います。

2023.02.15
-
You can’t do that
Liverpool UK, 2013
2023.01.26
〒272-0133
千葉県市川市行徳駅前1-26-4 アルマトーレ1F
行徳駅徒歩2分